Тиреоидэктомия (экстирпация щитовидной железы): ведение в послеоперационном периоде и наиболее типичные осложнения
NS590 Furtado L (2011) Thyroidectomy: post-operative care and common complications.
Nursing Standard. 25, 34, 43-52.
Резюме
Любое хирургическое вмешательство сопровождается определенным риском. Операции на щитовидной железе могут сопровождаться потенциально смертельными осложнениями в раннем послеоперационном периоде. Очень важно, чтобы у медицинских сестер были необходимые знания и навыки, которые позволят своевременно распознать разные признаки и симптомы потенциальных осложнений и предпринять соответствующие действия. Раннее распознавание и быстрая реакция — это ключевые моменты в поддержании безопасности пациента и минимизации возможных последствий.
Автор
Luнs Furtado, квалифицированная медицинская сестра, отделение общей хирургии (registered nurse, General Surgery Department, Hospital do Divino Espнrito Santo de Ponta Delgada EPE, Sгo Miguel Island (Azores), Portugal).
Email: furtado_luis@sapo.pt
Ключевые слова
Ведение пациента в послеоперационном периоде, хирургические осложнения, тиреоидэктомия
Эти ключевые слова заимствованы из названий статей в «Британском указателе для медсестер» (British Nursing Index). Все эти статьи прошли предварительное двойное слепое рецензирование и проверены на плагиат с помощью соответствующего программного обеспечения. Более подробную информацию можно получить на сайте проекта Nursing Standard www.nursing-standard.co.uk. Также можно найти соответствующие статьи в онлайн-архиве, проведя поиск по соответствующим ключевым словам.
Цели и предполагаемые результаты обучения
Цель настоящей статьи — это повысить информированность медсестер в области анатомии, физиологии и патофизиологии щитовидной железы. Лечение наиболее часто встречающихся послеоперационных осложнений при операциях по поводу патологии щитовидной железы также является предметом обсуждения в настоящей публикации. После прочтения этой статьи и выполнения упражнений, медицинская сестра должна иметь следующие навыки:
- Знать наиболее распространенные болезни щитовидной железы, которые требуют хирургического вмешательства;
- Понимать сложность хирургических вмешательств на щитовидной железе;
- Уметь описать типичные послеоперационные осложнения, которые возникают после операций, по поводу патологии щитовидной железы;
- Уметь выявить ранние признаки и симптомы осложнений после оперативных вмешательств на щитовидной железе;
- Понимать и описывать роль медицинской сестры в процессе послеоперационного ведения пациента с патологией щитовидной железы.
Введение
Гормоны щитовидной железы отвечают за многие важные метаболические процессы в организме человека. Они увеличивают базальную скорость метаболизма, влияют на синтез белка, помогают регулировать рост длинных трубчатых костей, и способствуют созреванию нервной ткани (Таблица 1). Пациентам с изменениями функции щитовидной железы могут потребоваться хирургические операции.
Тиреоидэктомия — это полное (экстирпация) или частичное (резекция) удаление щитовидной железы, обычно это вмешательство проходит гладко, но иногда оно сопровождается тяжелыми осложнениями. В данной публикации приведен обзор анатомии и физиологии щитовидной железы, а также описание хирургических вмешательств и их осложнений.
Анатомия и физиология
Щитовидная железа — это она из самых крупных эндокринных желез организма человека, она весит приблизительно 20 граммов (Seeley et al 2007), обычно у женщин она больше. Она состоит из двух долей, соединенных узкой перемычкой, которая называется перешейком (Kirsten 2000) (Рисунок 1). Доли расположены латерально по отношению к верхней части трахеи, и ниже гортани. Перешеек пересекает верхнюю часть трахеи, то есть щитовидная железа располагается от уровня пятого шейного позвонка до первого грудного позвонка (Shaheen 2003). Она окружена клетчаткой, фасцией и соединена с перстневидным хрящом связкой Берри (De Felice и Di Lauro 2004).
Щитовидная железа содержит множество фолликулов, которые представляют собой мелкие сферы, стенки которых представлены однослойным кубическим эпителием. Центр, или просвет каждого фолликула щитовидной железы, заполнен белком, который называется тироглобулином, с которым связывается тиреоидный гормон. Эти фолликулы содержат большое количество гормонов щитовидной железы (Genuth 2004).
Щитовидная железа имеет богатое кровоснабжение (Skandalakis 2004). Артериальная кровь попадает к этому органу из парных верхних щитовидных артерий (исходят из наружных сонных артерий), а также нижних щитовидных артерий, которые исходят из подключичной артерии (Toni et al 2003). Венозный отток обеспечивается по трем основным стволам: верхние, средние и нижние щитовидные вены (Guyton and Hall 2006).
Щитовидная железа иннервируется симпатической и парасимпатической вегетативной нервной системой (Sherman и Colborn 2003). Внешний гортанный нерв — это часть верхнего гортанного нерва, в свою очередь, он отходит от блуждающего нерва, и он иннервирует мышцы, пролегающие между перстневидным и щитовидным хрящами (Page et al 2003). Поскольку эти мышцы вовлечены в работу голосового аппарата, то их повреждение приводит к ухудшению фонации (Skandalakis 2004).
Другая важная нервная структура — это возвратный нижний гортанный нерв, который также является ответвлением блуждающего нерва, он входит в гортань ниже нижнего констриктора и иннервирует собственные мышцы гортани, поэтому он играет основную роль в контроле движения голосовых связок (Sherman и Colborn 2003).
Паращитовидные железы лежат по бокам и кверху относительно щитовидной железы (Kuriloff и Sanborn 2004). Паратироидный гормон, вместе с витамином D, регулируют обмен кальция и фосфора в организме человека (Udelsman и Donovan 2004). Щитовидная железа вырабатывает два взаимосвязанных между собой гормона: тироксин (T4) и трийодтиронин (T3). Эти гормоны играют критическую роль в дифференциации клеток при их развитии и поддерживают термогенный и метаболический гомеостаз у взрослых (Larsen et al 2008).
T4 вырабатывается только в щитовидной железе, тогда как примерно 80% от всего количества гормона T3 возникает в результате конверсии Т4 в T3 в периферических тканях, в том числе и в жировой, эндотелии, эпителии, мышцах и нервной ткани. Оставшиеся 20% T3 синтезируются в щитовидной железе (Genuth 2004). Синтез гормонов щитовидной железы зависит от потребления йода с пищей (John Sieber 2008).
Тиреотропный гормон (ТТГ) вырабатывается передней долей гипофиза, он необходим для синтеза и секреции основных тиреоидных гормонов. При увеличении выработки ТТГ увеличивается синтез гормонов щитовидной железы, которые затем запасаются в фолликулах щитовидной железы, и связываются с тиреоглобулином (Dillmann 2004). Тиротропин-релизинг гормон (ТРГ) вырабатывается в гипоталамусе, и совместно с ТТГ он увеличивает секрецию T3 и T4 щитовидной железой. При увеличении секреции ТРГ также увеличивается секреция ТТГ (Kondo et al 2006).
Гормоны щитовидной железы имеют отрицательную обратную связь с гипоталамусом и передним отделом гипофиза: по мере увеличения концентрации T3 и T4, угнетается секреция ТТГ и ТРГ (John и Sieber 2008).
Гормоны щитовидной железы оказываются в системном кровотоке связанными с белками плазмы крови (John и Sieber 2008). Лишь небольшое количество T4 и T3 циркулируют в виде биологически активной свободной формы. Это позволяет поддерживать их адекватный уровень в организме через отрицательную обратную связь с гипоталамусом и гипофизом (Larsen et al 2008). Даже небольшие изменения концентрации биологически активной свободной фракции гормона приводят к немедленным изменениям секреции ТТГ, что делает концентрацию этого гормона надежным показателем функции щитовидной железы (Dillmann 2004).
Лабораторные исследования
Существует множество диагностических тестов, которые позволяют оценить функцию щитовидной железы. Однако нельзя полагаться на данные одного-единственного исследования. Высокая чувствительность и специфичность методик исследований ТТГ повышает качество оценки функции щитовидной железы. Это связано с тем, что уровень ТТГ быстро меняется в зависимости от уровней Т3 и Т4. Поэтому, исследование функции щитовидной железы всегда начинается с определения ТТГ, нормальный он, повышен или понижен.
В общем, нормальный уровень ТТГ исключает органическую патологию самой щитовидной железы (Amato et al 2006).
Если определяется аномальный уровень ТТГ, то измеряют циркулирующие уровни тиреоидных гормонов, чтобы поставить диагноз гипертиреоза (уменьшение уровня ТТГ), или гипотиреоза (повышение уровня ТТГ) (Jameson и Weetman 2008). T3 и T4 в значительной степени связываются с белками плазмы, и множество факторов, например, заболевания, прием некоторых лекарственных препаратов или генетические особенности, могут повлиять на связывание этих гормонов с белками плазмы крови. Поэтому разумно измерять уровень свободных, не связанных с белками плазмы, гормонов, что соответствует биологически активному пулу гормонов щитовидной железы (Davies и Larsen 2008). Референтные значения для определения нормальной функции щитовидной железы приведены в Таблице 2.
Общие уровни тиреоидных гормонов бывают высокими, когда повышается уровень тироксин-связывающего глобулина в результате воздействия эстрогенов (беременность, применение оральных контрацептивов, гормональная терапия, прием тамоксифена), и снижается при уменьшении уровней тироксин-связывающего глобулина (действие андрогенов, нефротический синдром).
Генетические нарушения и острые заболевания также могут вызывать нарушения метаболизма белков, связывающих гормоны щитовидной железы, тот же самый эффект имеют некоторые лекарственные препараты, например, фенитоин, карбамазепин, салицилаты, и нестероидные противовоспалительные препараты (Lal и Clark 2010).
Рисунок 1
Анатомия щитовидной железы
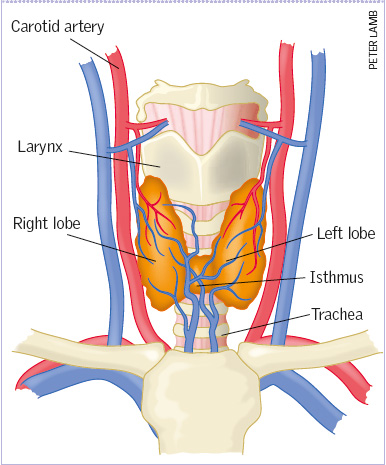
- Larynx — гортань
- Carotid artery — сонная артерия
- Isthmus — перешеек
- Right lobe — правая доля
- Trachea — трахея
- Left lobe — левая доля
Задание 1
Используя учебник по анатомии и физиологии, выясните, что вы знаете о щитовидной железе. Составьте список ее функций и механизмов их физиологической регуляции.
Задание 2
Пациент госпитализируется в приемный покой вашей больницы с жалобами на тахикардию, тремор и подергивания конечностей на фоне стойкой потери веса в течение последних шести месяцев. При первичном осмотре обращает на себя внимание асимметрия правой половины шеи, в анализе крови — значительное повышение уровней свободных Т3 и Т4. Составьте список симптомов, которые сопутствуют данному состоянию, и сравните ваши ответы с последующим текстом.
Часто встречающаяся патология щитовидной железы
Патофизиология щитовидной железы достаточно изучена (Weitzel 2008). Нарушение функции щитовидной железы может возникнуть по самым разным причинам и некоторые состояния требуют полного или частичного удаления щитовидной железы.
Гипертиреоз
Тиреотоксикоз — это гиперметаболическое состояние, вызванное аномально высокими циркулирующими уровнями свободных T3 и T4. Как правило, он вызывается гиперфункцией щитовидной железы, и называется гипертиреозом (Hanks и Salomone 2008). Клинические проявления гипертиреоза разнообразны и включают изменения, связанные с гиперметаболизмом, возникающим вследствие чрезмерных количеств гормонов щитовидной железы, а также признаки гиперстимуляции симпатической нервной системы — симпатикотонию (Davies и Larsen 2008) (Таблица 3).
Лечение гипертиреоза может быть как консервативное, например, радиоактивный йод для замедления продукции гормонов, или тиреостатики для предупреждения синтеза тиреоидных гомонов. Если эти методы не дают результата, то проводится полное или частиное хирургическое удаление щитовидной железы (Lal и Clark 2010).
Болезнь Грейвса
Это заболевание характеризуется триадой клинических проявлений, включающей тиреотоксикоз, инфильтративную офтальмопатию и инфильтративную дермопатию. Болезнь Грейвса чаще всего встречается у людей в возрасте от 20 до 40 лет, и в семь раз чаще у женщин, чем у мужчин.
Считается, что этиология этого заболевания аутоиммунная. Клинические проявления болезни Грейвса включают и те, которые типичны для всех форм тиреотоксикоза, а также специфические для данного заболевания симптомы (Smith 2010). Тяжесть тиреотоксикоза у разных пациентов может варьировать. Диффузное увеличение щитовидной железы присутствует во всех случаях. Обычно железа мягкая и увеличена симметрично, но иногда наблюдается и асимметрия. Повышение кровотока через гиперактивную железу часто проявляется, как систолический шум над ней.
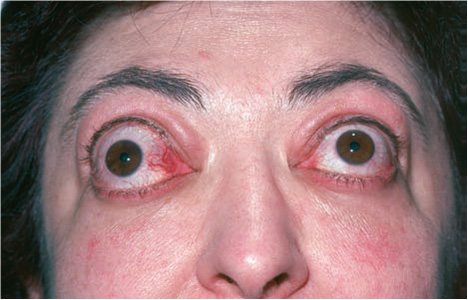
Офтальмопатия — это аномальное положение глазного яблока (Рисунок 2). Мышцы вокруг глазного яблока обычно очень слабые, и несмотря на эффективное лечение, экзофтальм может сохраняться или прогрессировать, иногда это приводит к поражению роговицы.
Претибиальная микседема или, более точно, инфильтративная дермопатия — это термины, которые используются для описания локальных повреждений кожи, возникающие вследствие отложений гиалуроновой кислоты, вследствие патологии щитовидной железы, это локальные участки возвышения и уплотнения кожи. Эти поражения слегка пигментированы, и часто имеют текстуру лимонной корки, могут также отмечаться папулы или узлы (Anderson и Miller 2003). При лабораторных исследованиях у пациентов с болезнью Грейвса определяются повышенные уровни сывороточных T3 и T4, а также значительное снижение уровней ТТГ (Cheng et al 2010).
Рисунок 2. Типичные изменения глазных яблок при эндокринной офтальмопатии
Диффузный и многоузловой зоб
Увеличение щитовидной железы, известное, как зоб, является самым частым проявлением ее патологии (Braverman 2001). Диффузный и многоузловой зоб образуются в результате ухудшения синтеза гормонов щитовидной железы, чаще всего это обусловлено недостатком йода в пище (Braverman 2001). Ухудшение синтеза тиреоидных гормонов приводит к компенсаторному увеличению уровней ТТГ в сыворотке крови с последующей гипертрофией и гиперплазией фолликулярных клеток щитовидной железы, что приводит к увеличению ее массы (Zbucki et al 2007). Компенсаторное увеличение функциональной массы железы может некоторое время сглаживать дефицит гормонов, и у пациента будет эутиреоз. Если же гормонов не хватает, развивается зоб с гипотериеозом (Pelizzo et al 2010).
Основные клинические признаки зоба определяются влиянием увеличенной железы на соседние органы (Wright-Pascoe 2010). Помимо внешних изменений, при большом зобе бывает обструкция дыхательных путей, и сдавление крупных сосудов шеи и верхней части грудной клетки (Telusca et al 2010).
Задание 3
Составьте список различных продуктов с высоким содержанием йода, а также подумайте, какие из них могут быть доступны в разных странах. Представьте, что вы едете с гуманитарной миссией в Демократическую Республику Конго. Разработайте план питания, который наиболее подходит для данной целевой группы.
Новообразования щитовидной железы
Новообразования железы представлены множеством морфологических вариантов (Wu и Liu 2010).
Фолликулярная аденома — это доброкачественное инкапсулированное образование из фолликулов (Baloch и LiVolsi 2002). Обычно они солитарные. Если имеется несколько узлов, то более правомочен диагноз многоузлового зоба с аденоматозной трансформацией (Pal et al 2008). Это доброкачественное состояние, которое не является предшественником злокачественных опухолей (Mai et al 2001).
В щитовидной железе могут также развиваться злокачественные опухоли (Baloch and LiVolsi 2002). Самой распространенной опухолью щитовидной железы является папиллярный рак, особенно в тех странах, где количество йода в рационе либо недостаточное, либо избыточное (Nose 2010). Продукты, богатые йодом — это рыба, сыр чеддер, яйца и морские водоросли. Эта форма рака протекает достаточно доброкачественно (развивается медленно, при этом ее нередко путают с доброкачественной патологией щитовидной железы), и прогноз при лечении всегда хороший (Khanafshar и Lloyd 2011).
Существуют и другие формы злокачественных новообразований щитовидной железы, например, фолликулярный рак, анапластические опухоли, саркома, чешуйчато-клеточный рак, и медуллярный и микромедуллярный рак. Эти формы опухолей встречаются значительно реже, чем папиллярный рак, и прогноз при них менее благоприятный, зависит от распространенности злокачественного процесса, и его стадии (LiVolsi и Baloch 2004).
Тиреоидэктомия
Под этим общим термином понимают шесть различных хирургических вмешательств (Lang 2010):
- Частичная резекция доли щитовидной железы — удаление верхнего или нижнего полюса одной доли;
- Резекция доли щитовидной железы — удаление одной доли целиком;
- Резекция доли с перешейком — удаление доли щитовидной железы с перешейком;
- Субтотальная резекция щитовидной железы — удаление одной доли целиком, перешейка, и большей части другой доли;
- Экстирпация щитовидной железы — удаление всей железы;
- Радикальная экстирпация щитовидной железы — удаление всей железы и шейных лимфоузлов.
Как и при любом другом оперативном вмешательстве, существуют возможные осложнения. Это — повреждения возвратного гортанного нерва, и вторичный гипопаратиреоз (Pasieka 2005). Однако как правило, эти операции хорошо переносятся, и после них остается минимальный рубец (Bliss et al 2000).
Задание 4
Составьте список наиболее распространенных послеоперационных осложнений, которые вы видели на практике. Подумайте, с какими специфическими осложнениями может обратиться к вам пациент после хирургических операций. Составьте список виденных вами подобных клинических случаев, и разберите их.
Рисунок 3. Послеоперационная рана после тиреоидэктомии
Возможные осложнения и послеоперационный уход медсестры за больным
Ранний послеоперационный период начинается после того, как пациент переводится из операционной в восстановительную палату. Роль медсестры заключается в оценке и поддержании стабильности гемодинамики и сознания, комфорта пациента и отслеживании его метаболического статуса (Roberts и Fenech 2010). Затем пациента переводят в хирургическое отделение, и медсестра в этом случае должна следить за всеми возможными осложнениями, в том числе — за кровотечениями, раневой инфекцией, повреждением нервов, лимфатических структур, признаками вторичного гипопаратиреоза и тиреотоксического криза, которые описаны ниже, и предпринимать все необходимые действия.
Раннее распознавание и своевременные действия при послеоперационных осложнениях — это ключевые компоненты сестринской практики и хорошего исхода для пациента (LeMone and Burke 2000) (Table 4).
Кровотечение
Тяжелые кровотечения, требующие хирургического вмешательства, возникают после операций на щитовидной железе с частотой от 0.1% до 1.5% (Burkey et al 2001). В основном они развиваются из коллатералей, а также вследствие обширного повреждения тканей шеи при экстирпации щитовидной железы. У большинства пациентов, тяжелые кровотечения возникают в промежутке от 6 до 12 часов после завершения хирургического вмешательства (Rosato et al 2004).
Наблюдение медсестры за больным после операции на щитовидной железе заключается в контроле состояния повязки (наклейки), также стоит посмотреть на подушку — на нее иногда незаметно стекает кровь (Kumrow и Dahlen 2002). Это — очень важный момент, и следует обязательно отмечать любые изменения, которые возникают после того, как больного переводят из восстановительной палаты. Все нужно записывать, в том числе объемы отделяемого по дренажам, его консистенцию, цвет и функционирование дренажей (LeMone и Burke 2000). Чаще всего в таких случаях используются вакуумные дренажи, чтобы избежать накопления крови и плазмы — то есть образования серомы (Morrissey et al 2008).
Следует тщательно следить за состоянием повязок /наклеек, удобно ли в них пациенту, и смотреть, не врезается ли край повязки в кожу (отек шеи). Изменение окружности шеи может говорить о наличии гематомы (Burkey et al 2001).параметрам гемодинамики и дыхания у пациента, включая своевременное выявление гипотонии и тахикардии, которые могут говорить о кровотечении. Другие тревожные признаки возможной гематомы — это нарушения дыхания, боль в шее, ощущение давления и распирания в шее, дисфагия и значительное количество крови по дренажам (Bononi et al 2010).
Раневая инфекция
За ранами после операций на щитовидной железе (рис. 3) надо наблюдать, чтобы не пропустить признаков инфекции. Раневая инфекции чаще всего бывает вызвана стафилококками и стрептококками. Однако, такие осложнения случаются редко, примерно в 0.3-0.8% случаев (Rosato et al 2004). Наличие отделяемого с запахом — это повод для экстренного осмотра больного хирургом. Также следует внимательно следить за температурой тела, и числом лейкоцитов в крови пациента (Osmolski et al 2006). Профилактика антибиотиками рекомендуется только в случаях наличия иммунодепрессии или при патологии клапанов сердца (Rosato et al 2004).
Повреждение нервов
Повреждение возвратного гортанного нерва — это одно из самых серьезных осложнений операций на щитовидной железе. Оно может быть вызвано несколькими причинами — нерв может быть перерезан, передавлен, перетянут, он может быть разволокнен, бывает его местная компрессия в результате отека или гематомы, или даже термическое повреждение при использовании электрокоагуляции (Hillermann et al 2003, Randolph et al 2004, Goncalves Filho и Kowalski 2005).
В большинстве случаев, это повреждение во время операции незаметно, поэтому сестрам нужно проверять голос пациента, его способность глотать и дышать в послеоперационном периоде (Beldi et al 2004). Может отмечаться преходящий парез голосовых связок, который продолжается не более 6 недель, однако если он сохраняется в течение 6-12 месяцев, то такое поражение считается стойким (Hermann et al 2004).
Двустороннее повреждение гортанного нерва — это серьезное осложнение, так как оно приводит к практически полному параличу голосовых связок и возможной обструкции дыхательных путей. Диагноз этого осложнения ставится практически сразу — после экстубации или в раннем послеоперационном периоде (Dralle et al 2004, Hermann et al 2004). У таких пациентов могут отмечаться: инспираторный стридор, одышка, учащенное дыхание, и раздувание крыльев носа (Fewins et al 2003). Иногда им приходится накладывать постоянную трахеостому, или проводить поперечную лазерную кордотомию, если связки не размыкаются через 12 месяцев после операции. В течение этого времени проходимость дыхательных путей обеспечивается с помощью временной трахеостомы.
При таком осложнении может возникнуть аспирация, однако это более вероятно при повреждении верхнего гортанного нерва. При этом типе ятрогенных повреждений имеется полное или частичное исчезновение защитных рефлексов с дыхательных путей, и в зависимости от тяжести травмы, это может привести к затруднениям глотания, и проблемами при пении и кашле (Friedman et al 2002).
Повреждения лимфатической системы
Рассечение лимфатических узлов, как составляющая операций на щитовидной железе, может привести к повреждению грудного протока и других лимфатических сосудов. Утечка лимфы, в результате ятрогенного повреждения лимфатических протоков, является типичным признаком этого осложнения (Reeve и Thompson 2000). Диагноз часто ставится с запозданием, так как в первые дни по дренажу отходит скорее кровь, а не лимфа. Однако через несколько дней после операции медицинская сестра может заметить, что по дренажу отходит молочная или полупрозрачная жидкость (хилезная), в основном она состоит из жиров, свободных жирных кислот, сфингомиелина, холестерина, фосфолипидов. О таком надо сразу сообщать хирургу (Shindo и Stern 2010).
Консервативное лечение заключается в постоянном дренировании и уменьшении образования хилезной жидкости — это достигается с помощью полного парентерального питания, или энтерального питания с низким содержанием жиров и высоким — углеводов и белков.
Системное применение соматостатина блокирует секрецию пищеварительных органов (желудка, желчевыводящих путей, поджелудочной железы и тонкой кишки), снижает количество лимфы, протекающей по грудному протоку и тем самым способствует его закрытию, так как основное количество лимфы там образуется в результате ее всасывания из пищеварительной системы (Nussenbaum et al 2000).
Вторичный гипопаратиреоз
Частота гипокальциемии при операциях на щитовидной железе значительно варьирует — от 1% до 50% (Karamanakos et al 2010). В большинстве случаев такая гипокальциемия разрешается быстро и сама по себе. Стойкий гипопаратиреоз встречается очень редко и возникает менее, чем у 1% больных после радикальных операций на щитовидной железе (Karamanakos et al 2010). Это осложнение многофакторное, но основной причиной является повреждение паращитовидных желез, непреднамеренное случайное их удаление, или нарушение кровоснабжения паращитовидных желез (Sasson et al 2001).
Симптомы гипопаратиреоза обычно возникают через 24-72 часа после операции (Reeve and Thompson 2000). У пациентов отмечается низкий уровень кальция в сыворотке крови (гипокальциемия), они жалуются на онемение и подергивания в ногах, руках и губах (Khan et al 2010). Медсестры должны отслеживать такие признаки, и проверять наличие положительных симптомов Хвостека и Труссо, которые указывают на гипокальциемию, и вероятность появления тетании — самопроизвольного сокращения мышц.
Симптом Труссо — это спазм кисти, который возникает при окклюзии артерии манжетой для измерения артериального давления.
Положительный симптом Хвостека — это появление подергивания лицевых мышц при нажатии на точки выходы лицевого нерва (Prim et al 2001).
Лечение может проводиться с помощью перорального приема карбоната кальция, или кальция лактата дробно, всего 2-8 граммов за сутки (LeMone и Burke 2000). В дополнение к этому, можно назначать кальциферол или дигидротахистерол (это быстродействующие формы витамина D), которые усиливают всасывание кальция. При тяжелых симптомах требуется немедленное внутривенное введение 10 мл 10% раствора кальция глюконата в течение пяти минут, и, далее, инфузия 30-40 мл 10% раствора глюконата кальция на физиологическом растворе в течение суток до тех пор, пока уровень кальция в крови не достигнет нормальных значений в 90-105mg/л (2.2-2.6 ммоль/л) (LeMone и Burke 2000).
Задание 5
Опишите тиреотоксический криз своими словами, и обсудите с коллегами тактику медицинской сестры при оказании медицинской помощи пациенту в такой ситуации.
Тиреотоксический криз
Тяжелый тиреотоксикоз, или тиреотоксический криз — это жизнеугрожающее состояние. Ранее это было довольно частое осложнение удаления щитовидной железы, но сейчас оно встречается редко. Это связано с введением в клиническую практику адекватной предоперационной подготовки, и все пациенты, которых оперируют планово, должны находиться в эутиреозе (Rosato et al 2000).
Тиреотоксический криз характеризуется резко выраженными симптомами и признаками гипертиреоза (Врезки 1 и 2) и обычно развивается или интраоперационно, или в течение 18 часов после завершения операции (Elisha et al 2010). Причины этого осложнения — хирургическая манипуляция на железе и/или неадекватный контроль гипертиреоза в предоперационном периоде.
Симптомы тиреотоксического криза — тахикардия, лихорадка, тошнота и рвота, беспокойство, тревога, нарушение поведения, и нередко — кома (Врезка 1). В тяжелых случаях, может развиваться застойная сердечная недостаточность (Bhattacharyya и Fried 2002). Лечение тиреотоксического криза симптоматическое. Основная его цель — уменьшение концентрации циркулирующих гормонов щитовидной железы. Лекарственная терапия включает жаропонижающие (следует избегать назначения аспирина, так как он повышает уровень гормонов щитовидной железы), тиреостатики, идид калия, пропилтиоурацил, дексаметазон и бета-блокаторы (Chong et al 2010) (Врезка 2). Хирургические вмешательства, включающие частичное или полное удаление щитовидной железы, несут в себе риск, который обусловлен не только сложностью вмешательства, но и клиническим состоянием пациента. И именно медсестра обычно первой замечает осложнения, такие как кровотечение, гематома, раневая инфекция или нарушения дыхания (Таблица 4).
Врезка 1
Признаки и симптомы тиреотоксического криза
- Боль в груди и чувство нехватки воздуха;
- Тахикардия;
- Фибрилляция предсердий и высокое пульсовое давление;
- Застойная сердечная недостаточность;
- Возбуждение, беспокойство и делирий;
- Психоз;
- Кома;
- Тремор, нервозность и дезориентация;
- Гиперпирексия с покраснением кожи и профузным потом;
- Гиперпирексия, не соответствующая другим симптомам;
(Jameson и Weetman 2008, Elisha et al 2010)
Врезка 2
Лечение тиреотоксического криза
- Обеспечить адекватную оксигенацию;
- Назначить глюкозосодержащие растворы внутривенно;
- Назначить бета — адреноблокаторы;
- Назначить йодид натрия;
- Назначить пропилтиоурацил или метимазол;
- Назначить глюкокортикоиды;
- Скорректировать дисбаланс электролитов;
- Скорректировать нарушения кислотно-щелочного равновесия;
- Назначить парацетамол;
- Использовать охлаждающие одеяла;
(Jameson и Weetman 2008, Chong et al 2010)
Выводы
Щитовидная железа играет ключевую роль в регуляции и поддержании важных физиологических и метаболических функций человеческого организма. Существует несколько заболеваний, которые влияют на нормальную функцию железы — это гипертиреоз, болезнь Грейвса, диффузный и многоузловой зоб и новообразования щитовидной железы. Для медицинской сестры очень важно знать признаки и симптомы этих болезней и вовремя вмешиваться, чтобы предупреждать серьезные и угрожающие жизни осложнения.
Задание 6
Сейчас вы завершили чтение статьи, напишите для себя практический конспект: что важно в вашей работе и на что нужно обязательно обратить внимание.
Таблица 1: Физиологические эффекты и механизмы действия гормонов щитовидной железы
| Ткань-мишень | Эффект | Механизм |
|---|---|---|
| Сердце | Хронотропный (влияет на ЧСС) Инотропный (влияет на силу или энергию мышечного сокращения) |
Увеличивают число и аффинность бета-адренорецепторов Увеличивают реакцию на циркулирующие катехоламины, и влияют на пропорции сердечных белков |
| Жировая ткань | Катаболический | Стимулируют липолиз |
| Мышечная ткань | Катаболический | Увеличивают распад белков |
| Костная ткань | Влияют на развитие и метаболизм | Обеспечивают нормальный рост и развитие скелета, ускоряют оборот костной ткани |
| Нервная система | Влияют на развитие | Способствуют нормальному развитию головного мозга |
| Кишечник | Метаболический | Увеличивают скорость всасывания углеводов |
| Липопротеины | Метаболический | Стимулируют образование рецепторов к липопротеинам низкой плотности (увеличение тиреоидных гормонов стимулируют мобилизацию жира, что приводит к повышению концентрации жирных кислот в плазме). Они также усиливают окисление жирных кислот во многих тканях. Уровни холестерина и триглицеридов плазмы обратно пропорциональны уровню гормонов щитовидной железы). |
| Другое | Калоригенный эффект | Стимулируют потребление кислорода метаболически активными тканями (исключения — головной мозг взрослых людей, яички, матка, лимфатические узлы, селезенка и передний гипофиз). Увеличивают скорость метаболизма. |
(Jameson и Weetman, 2008)
Таблица 2. Референтные показатели нормальной функции щитовидной железы
| Показатель | Нормальные значения |
|---|---|
| Сывороточный тироксин (T4) | 45-120μг/л |
| Свободный тироксин (FT4) | 7-19 нг/л |
| Сывороточный трийодтиронин (T3) | 800-1800 нг/л |
| Свободный трийодтиронин (FT3) | 2300-6190 пг/л |
| Абсорбция трийодтиронина на латексе (T3RU) | 26-42% |
| Тиреотропный гормон (ТТГ) | 0.5-6.0μЕД/мл |
(Jameson и Weetman, 2008)
Таблица 3. Признаки и симптомы гипертиреоза
| Признаки | Симптомы |
|---|---|
| Тахикардия | Перебои в сердце |
| Тремор | Тревожность |
| Потеря веса | Изменения аппетита | <
| Мышечная слабость | Слабость |
| Увеличение щитовидной железы | Усиленная перистальтика кишечника |
| Диплопия (двоение в глазах) | Нарушения сна (бессонница) |
| Экзофтальм (выбухание глазного яблока) | Плохая переносимость физических нагрузок и астения |
| Отеки нижних конечностей | |
(Jameson и Weetman, 2008)
Таблица 4. План послеоперационного ухода за пациентами после операций на щитовидной железе
| Сестринский диагноз | Факторы риска | Сестринские вмешательства |
|---|---|---|
| Риск нарушения проходимости | Обструкция трахеи
Отек Кровотечение Ларингоспазм |
Отслеживание частоты, глубины и работы дыхания.
Жужжащих и свистящих хрипов. Оценка наличия одышки, стридора, цианоза. Обратите внимание на качество голоса. Подложите подушки под голову пациента. Помогите ему передвинуться, если нужно, покажите дыхательные упражнения, и попросите покашлять. При необходимости аспирируйте содержимое полости рта и трахеи. Регулярно проверяйте повязку, и подушку (подголовник) на предмет промокания кровью. Проверяйте, не натянулась ли повязка. Контролируйте состояние шеи: нет ли отека, который часто наблюдается при образовании гематомы. |
| Нарушение словесного общения | Повреждение голосовых связок
Поражение гортанного нерва. Отек тканей Боль Дискомфорт |
Периодически оценивайте речь пациента.
Общайтесь простыми словами. При необходимости используйте альтернативные методы общения. По возможности, научитесь понимать нужды пациента Часто подходите к пациенту. Соблюдайте тишину. |
| Риск тетании | Нарушение химического баланса | Отслеживайте параметры гемодинамики и дыхания, температуру тела, тахикардию, аритмию, угнетение дыхания и цианоз.
Периодически проверяйте рефлексы. Отслеживайте признаки повышенной мышечной возбудимости (подергивание, онемение, парестезии, положительные симптомы Хвостека и Труссо, судорожная готовность). Держите боковые поручни кровати поднятыми, головной конец опущенным, и средства поддержания проходимости дыхательных путей в готовности и прямом доступе. Избегайте применения фиксаторов конечностей. |
| Острая боль | Хирургическое вмешательство
Послеоперационный отек |
Отслеживайте вербальные и невербальные признаки боли, обращая внимание на ее локализацию, интенсивность и продолжительность.
Расположите пациента с приподнятым головным концом кровати (под углом 30-45 градусов) и подложите под шею и голову мешочки с песком или маленькие подушки. Голова и шея должны находиться в нейтральном положении, и сохранять это положение при перемене позы. Научите пациента поддерживать шею руками при движении, и избегать переразгибания шеи. Расположите предметы ухода и личного пользования так, чтобы пациенту было удобно их взять. Дайте пациенту холодные напитки или холодную мягкую пищу — например, мороженое. Научите пациента техникам расслабления. |
| Недостаток знаний о своем состоянии, прогнозе, лечении, самообслуживании и так далее. | Неправильное понимание, недопонимание. | Пациент незнаком с источниками информации. Объясните пациенту, в чем заключается операция и чего ему ожидать в будущем. Обсудите необходимость правильного питания, диета должна включать продукты, богатые кальцием и витамином D.
Поощряйте желание пациента заниматься физкультурой, но умеренно. Наносите на кожу увлажняющий крем (только после снятия швов). Объясните пациенту, что после операции может меняться голос. Еще раз пересмотрите лекарственную терапию. Не пропустите признаки и симптомы, требующие обследования (лихорадка, озноб, гнойное отделяемое из раны, покраснение, расхождение краев раны, внезапная потеря веса, неперносимость жары, тошнота и рвота, диарея, бессонница, набор веса, слабость, непереносимость холода, запоры, озноб) |
(Kumrow и Dahlen 2002, Rahman 2009, Elisha et al 2010)
Список литературы
Amato MC, Elias LL, Elias J et al (2006) Endocrine disorders in paediatric-onset Langerhans cell histiocytosis. Hormone and Metabolic Research. 38, 11, 746-751.
Anderson CK, Miller OF (2003) Triad of exophthalmos, pretibial myxedema, and acropachy in a patient with Graves’ disease. Journal of the American Academy of Dermatology. 48, 6, 970-972.
Baloch Z, LiVolsi VA (2002) Pathology of the thyroid gland. In Livolsi VA, Asa S (Eds) Endocrine Pathology. Churchill Livingstone, Philadelphia PA, 61-88.
Beldi G, Kinsbergen T, Schlumpf R (2004) Evaluation of intraoperative recurrent nerve monitoring in thyroid surgery. World Journal of Surgery. 28, 6, 589-591.
Bhattacharyya N, Fried MP (2002) Assessment of the morbidity and complications of total thyroidectomy. Archives of Otolaryngology: Head & Neck Surgery. 128, 4, 389-392.
Bliss RD, Gauger PG, Delbridge LW (2000) Surgeon’s approach to the thyroid gland: surgical anatomy and the importance of technique. World Journal of Surgery. 24, 8, 891-897.
Bononi M, Bonapasta SA, Vari A et al (2010) Incidence and circumstances of cervical hematoma complicating thyroidectomy and its relationship to postoperative vomiting. Head & Neck Surgery. 32, 9, 1173-1177.
Braverman LE (2001) The physiology and pathophysiology of iodine and the thyroid. Thyroid.
11, 5, 405.
Burkey SH, van Heerden JA, Thompson GB, Grant CS, Schleck CD, Farley DR (2001)
Reexploration for symptomatic hematomas after cervical exploration. Surgery. 130, 6, 914-920.
Cheng CY, Sheng WH, Lo YC, Chung CS, Chen YC, Chang SC (2010) Clinical presentations, laboratory results and outcomes of patients with Kikuchi’s disease: emphasis on the association between recurrent Kikuchi’s disease and autoimmune diseases. Journal of Microbiology, Immunology and Infection. 43, 5, 366-371.
Chong HW, See KC, Phua J (2010) Thyroid storm with multiorgan failure. Thyroid. 20, 3, 333-336.
Davies TF, Larsen PR (2008) Thyrotoxicosis. In Kronenberg HM, Melmed S, Polonsky KS, Larsen PR (Eds) Williams Textbook of Endocrinology. Eleventh edition. Elsevier, Philadelphia PA, 333-375.
De Felice M, Di Lauro R (2004) Thyroid development and its disorders: genetics and molecular mechanisms. Endocrine Reviews. 25, 5, 722-746.
Dillmann W (2004) The thyroid. In Goldman L, Ausiello D (Eds) Cecil Textbook of Medicine. Twenty second edition. Saunders, Philadelphia PA, 453-468.
Dralle H, Sekulla C, Haerting J et al (2004) Risk factors of paralysis and functional outcome after recurrent laryngeal nerve monitoring in thyroid surgery. Surgery. 136, 6, 1310-1322.
Elisha S, Boytim M, Bordi S, Heiner J, Nagelhout J, Waters E (2010) Anesthesia case management for thyroidectomy. Journal of the American Association of Nurse Anesthetists. 78, 2, 151-160.
Fewins J, Simpson CB, Miller FR (2003) Complications of thyroid and parathyroid surgery. Otolaryngologic Clinics of North America. 36, 1, 189-206.
Friedman M, LoSavio P, Ibrahim H (2002) Superior laryngeal nerve identification and preservation in thyroidectomy. Archives of Otolaryngology: Head & Neck Surgery. 128, 3, 296-303.
Genuth SM (2004) The thyroid glands. In Berne RM, Levy MV, Koeppen BM, Stanton BA (Eds) Physiology. Fifth edition. Mosby, St Louis MO, 819-859.
Gonзalves Filho J, Kowalski LP (2005) Surgical complications after thyroid surgery performed in a cancer hospital. Otolaryngology: Head and Neck Surgery. 132, 3, 490-494.
Guyton A, Hall J (2006) Thyroid metabolic hormones. In Guyton AC, Hall FE (Eds) Textbook of Medical Physiology. Elsevier, Philadelphia PA, 931-943.
Hanks JB, Salomone LJ (2008) Thyroid. In Beauchamp RD, Evers BM, Mattox KL (Eds) Sabiston Textbook of Surgery. Eighteenth edition. Saunders, Philadelphia PA, 333-375.
Hermann M, Hellebart C, Freissmuth M (2004) Neuromonitoring in thyroid surgery: prospective evaluation of intraoperative electrophysiological responses for the prediction of recurrent laryngeal nerve injury. Annals of Surgery. 240, 1, 9-17.
Hillermann CL, Tarpey J, Phillips DE (2003) Laryngeal nerve identification during thyroid surgery: Feasibility of a novel approach. Canadian Journal of Anaesthesia. 50, 2, 189-192.
Holt K (2010) Graves’ disease: clinical pathophysiology, presentation and treatment options. Journal of Practical Nursing. 60, 3, 13-18.
Jameson J, Weetman A (2008) Disorders of the thyroid gland. In Fauci A, Braunwald E, Kasper D, Hauser S, Longo D, Jameson J, Loscalzo J (Eds) Harrison’s Principles of Internal Medicine. Seventeenth edition. McGraw-Hill Medical, New York NY, 2224-2247.
John A, Sieber F (2008) Evaluation of the patient with endocrine disease or diabetes mellitus. In Longnecker D, Brown D, Newman M, Zapol W (Eds) Anesthesiology. McGraw Hill Medical, New York NY, 173-190.
Karamanakos SN, Markou KB, Panagopoulos K et al (2010) Complications and risk factors related to the extent of surgery in thyroidectomy. Results from 2,043 procedures. Hormones (Athens, Greece). 9, 4, 318-325.
Khan MI, Waguespack SG, Hu MI (2010) Medical management of postsurgical hypoparathyroidism. Endocrine Practice. 6, 1-19.
Khanafshar E, Lloyd RV (2011) The spectrum of papillary thyroid carcinoma variants. Advances in Anatomic Pathology. 18, 1, 90-97.
Kirsten D (2000) The thyroid gland: physiology and pathophysiology. Neonatal Network. 19, 8, 11-26.
Kondo T, Ezzat S, Asa SL (2006) Pathogenetic mechanisms in thyroid follicular-cell neoplasia.Nature Reviews: Cancer. 6, 4, 292-306.
Kumrow D, Dahlen R (2002) Thyroidectomy: understanding the potential for complications. Medsurg Nursing. 11, 5, 228-235.
Kuriloff BD, Sanborn KV (2004) Rapid intraoperative localization of parathyroid glands utilizing methylene blue infusion. Archives of Otolaryngology: Head & Neck Surgery. 131, 5, 616-622.
Lal G, Clark OH (2010) Thyroid, parathyroid, and adrenal. In Brunicardi FC, Andersen DK, Biliar TR, Dunn D, Hunter J, Matthews J, Pollock RE (Eds) Schwartz’s Principles of Surgery. Ninth edition. McGraw-Hill, New York NY, 1343-1407.
Lang BH (2010) Minimally invasive thyroid and parathyroid operations: surgical techniques and pearls. Advances in Surgery. 44, 1, 185-198.
Larsen P, Davies T, Schlumberger M, Hay I (2008) Thyroid physiology and diagnostic evolution of patients with thyroid disorders. In Kronenberg H, Melmed S, Polonsky K, Larsen P (Eds) Williams Textbook of Endocrinology. Eleventh edition. Elsevier, Philadelphia PA, 299-331.
LeMone P, Burke KM (2000) Medical-Surgical Nursing: Critical Thinking in Client Care. Prentice Hall Health, New Jersey NJ.
LiVolsi VA, Baloch ZW (2004) Follicular neoplasms of the thyroid: view, biases, and experiences. Advances in Anatomic Pathology. 11, 6, 279-287.
Mai KT, Landry DC, Thomas J et al (2001) Follicular adenoma with papillary architecture: a lesion mimicking papillary thyroid carcinoma. Histopathology. 39, 1, 25-32.
Morrissey AT, Chau J, Yunker WK, Mechor B, Seikaly H, Harris JR (2008) Comparison of drain versus no drain thyroidectomy: randomized prospective clinical trial. Otolaryngology: Head and Neck Surgery. 37, 1, 43-47.
Nose V (2010) Thyroid cancer of follicular cell origin in inherited tumor syndromes. Advances in Anatomic Pathology. 17, 6, 428-436.
Nussenbaum B, Liu JH, Sinard RJ (2000) Systematic management of chyle fistula: the Southwestern experience and review of the literature. Otolaryngology: Head and Neck Surgery. 122, 1, 31-38.
Osmуlski A, Frenkiel Z, Osmуlski R (2006) Complications in surgical treatment of thyroid diseases. Polish Otolaryngology. 60, 2, 165-170.
Page C, Foulon P, Strunski V (2003) The inferior laryngeal nerve: surgical and anatomic considerations. Report of 251 thyroidectomies. Surgical and Radiologic Anatomy. 25, 3-4, 188-191.
Pal I, Sengupta S, Ramaswamy B, Saha S (2008) Benign calcified thyroid cyst with skin sinus formation. The Laryngoscope. 118, 1, 75-77.
Pasieka JL (2005) Kindred spirits of the endocrines: the training of the future endocrine surgeons. Journal of Surgical Oncology. 89, 3, 202-205.
Pelizzo MR, Merante Boschin I, Toniato A, Sorgato N, Marzola MC, Rubello D (2010)
Surgical therapeutic planning options in nodular goiter. Minerva Endocrinologica. 35, 3, 173-185.
Prim MP, De Diego JI, Hardisson D, Madero R, Gavilan J (2001) Factors related to nerve injury and hypocalcemia in thyroid gland surgery. Otolaryngology: Head and Neck Surgery. 124, 1, 111-114.
Rahman GA (2009) Possible risk factors for respiratory complications after thyroidectomy: an observational study. Ear, Nose and Throat Journal. 88, 4, 890-892.
Randolph GW, Kobler JB, Wilkins J (2004) Recurrent laryngeal nerve identification and assessment during thyroid surgery: laryngeal palpation. World Journal of Surgery. 28, 8, 755-760.
Reeve T, Thompson NW (2000) Complications of thyroid surgery: how to avoid them, how to manage them, and observations on their possible effect on the whole patient. World Journal of Surgery. 24, 8, 971-975.
Roberts J, Fenech T (2010) Optimising patient management before and after surgery. Nursing Management. 17, 6, 22-24.
Rosato L, Avenia N, Bernante P et al (2004) Complications of thyroid surgery: analysis of a multicentre study on 14,934 patients operated on in Italy over 5 years. World Journal of Surgery. 28, 3, 271-276.
Rosato L, Mondini G, Ginardi A, Clerico G, Pozzo M, Raviola P (2000) Incidence of complications of thyroid surgery. Minerva Chirurgica. 55, 10, 693-702.
Sasson AR, Pingpank JF Jr, Wetherington RW, Hanlon AL, Ridge JA (2001) Incidental parathyroidectomy during thyroid surgery does not cause transient symptomatic hypocalcemia. Archives of Otolaryngology — Head and Neck Surgery. 127, 3, 304-308.
Seeley RR, Stephens TD, Tate P (2007) Essentials of Anatomy and Physiology. Sixth Edition. McGraw-Hill, Dubuque.
Shaheen OH (2003) Thyroid Surgery. Parthenon Publishing, New York NY.
Sherman JH, Colborn GL (2003) Absence of the left inferior thyroid artery: clinical implications. Clinical Anatomy. 16, 6, 534-537.
Shindo M, Stern A (2010) Total thyroidectomy with and without selective central compartment dissection: a comparison of complication rates. Archives of Otolaryngology: Head & Neck Surgery. 136, 6, 584-587.
Skandalakis JE (Eds) (2004) Surgical Anatomy. McGraw-Hill, New York NY.
Smith TJ (2010) Pathogenesis of Graves’ orbitopathy: a 2010 update. Journal of Endocrinological Investigation. 33, 6, 414-421.
Telusca N, Le K, Palacios E, Friedlander PA (2010) An unusual recurrent intrathoracic goiter: case report. Ear, Nose, and Throat Journal. 89, 10, E41-42.
Toni R, Della Casa C, Mosca S, Malaguti A, Castorina S, Roti E (2003) Anthropological variation in the anatomy of the human thyroid arteries. Thyroid. 13, 2, 183-192.
Udelsman R, Donovan PI (2004) Open minimally invasive parathyroid surgery. World Journal of Surgery. 28, 12, 1224-1226.
Weitzel JM (2008) To bind or not to bind — how to down-regulate target genes by liganded thyroid hormone receptor? Thyroid Research. 1, 1, 4.
Wright-Pascoe RA (2010) Clinical features of spontaneous hypothyroidism in one physician’s practice in Jamaica. International Journal of General Medicine. 26, 3, 137-141.
Wu S, Liu G (2010) Recognition of specific morphologic patterns for identifying benign thyroid nodules. American Journal of Roentgenology. 194, 4, W353.
Zbucki RL, Winnicka MM, Sawicki B, Szynaka B, Andrzejewska A, Puchalski Z (2007) Alteration of parafollicular © cells activity in the experimental model of hypothyroidism in rats. Polish Academy of Sciences. 45, 2, 115-121.
